山内
オスラー病は、名前はよく聞きますが、難病ということで、基本的にはそう多くはないが、非常にまれかというとそうでもないような感じでしょうか。
秋山
そうですね。発症頻度としては5,000~8,000人に1人といわれていて、比較的多いのですが、今は日本でも世界でも非常に発見が難しいケースが多く、データとしては全患者さんの1割程度しか診断を受けておらず、オスラー病の9割は認識されていない状況であることがわかっています。
山内
発見が遅れてしまういろいろな理由があると思います。後ほどお話をうかがいますが、20歳以降に発見される例もけっこう多いということですね。
秋山
そうですね。鼻出血や毛細血管拡張が特徴なのですが、子どもの頃は特に診断が難しく20代、30代以降に症状が発現してきて疑われるということですね。小児の頃は、家族にそういう方がいないかぎり、診断するのは難しいと思います。
山内
皮膚の毛細血管の拡張という非常に特徴的な所見もありますが、あまり目立ったところには発現しない、もしくはあまり目立ったものではないということでしょうか。
秋山
はい。皮膚の特に指の先のひらのところに典型的な発赤、毛細血管拡張が見られます。診察をするとすぐわかるぐらいなのですが、実際の日常診療では「手の指先のひらを見せてください」というケースが少ないので、なかなか気づかれない。患者さんが来院して「ちょっと見せてください」と言って、「あ、これそうですね」と言うと、「こんなのあったんですね」と、患者さんも気づいていないぐらいです。
山内
皮膚症状に関しては、全身性というわけではないのですね。
秋山
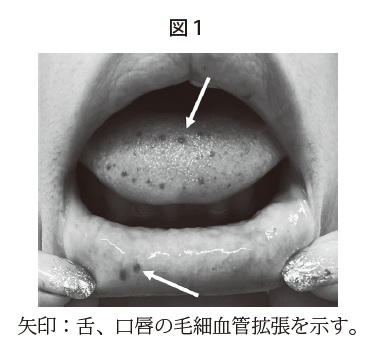
そうですね。前腕や肩、腹部の体表にある方はいるのですが、特に多いのが指先、鼻粘膜、それから唇と舌(図1)です。なぜかというと、おそらく、血管が少し弱いことから、刺激を受けた場所に少しずつ血管拡張や、軽微な外傷を繰り返してできてくるので、接触部位であることから外からは気づかないことがあるかもしれませんね。
山内
この病名の正式名といいますか、毛細血管拡張症というのが出てくるので、どうしても毛細血管があちこちで拡張している所見があると思いがちですが、意外に発見が難しいと考えてよいのですね。
秋山
はい。その気になって見ると比較的容易ではありますが、パッと見でなかなかわかりづらいところがあると思います。
山内
そうしますと、発見されるときにはどのような所見が一番多いのでしょうか。
秋山
初めに発見される症状として一番頻度が高いのは鼻出血、鼻血です。それで疑ってから舌の粘膜や指を見る。すると診断基準の2項目になりますので、かなり疑わしいということになり、さらに診断が進んでいくことになります。
診断基準上は、鼻出血、毛細血管拡張、臓器の血管奇形、それから家族歴になるので(表1)、問診と視診、それからスクリーニング検査をすると確定診断となりますが、疑って入っていかないと、なかなかそこまでたどりつかないですね。
山内
鼻血は非常に多いと考えてよいのですか。
秋山
鼻血は9割には見られるといわれています。
山内
それはもう頻繁に鼻血を出すという印象ですね。
秋山
頻度が多いということでは、そうですね。ただ家族性ですので、患者さん自身は、親、きょうだいもこのくらいで、普通だと思っている。例えば月に数回、鼻出血があるというのは、出ない方からするとすごく多く感じますが、患者さん自身はさほど多いと思わないということもあるので、意識して「月何回ぐらいですか」という聞き方で鼻出血の頻度を聞く必要があります。
山内
そういうこともあって発見が遅れるのですね。
秋山
はい。
山内
実際、この病気は多臓器に出てくると考えてよいのですね。いろいろな臓器で血管奇形が出てくる。特に動静脈奇形のようなものが、メインになると考えてよいですか。
秋山
そうです。内臓および脳に関しては動静脈奇形になり、それから胃粘膜、消化管粘膜については毛細血管拡張といういい方をしますが、そこも出血しやすいので、基本的には血管奇形ないし血管拡張といった表現がされます。これが多発性に起こるのが特徴です。
山内
理屈からして、全身すべての臓器にあると考えてよいでしょうか。
秋山
可能性としてはあらゆる臓器に起こりうるので、どこにあっても不思議はないのですが、臓器ごとの発生頻度は異なります。症候性になりやすいかどうかも臓器によって異なりますので、代表的なところを押さえておく必要があると思います。
山内
消化管は内視鏡で判断できそうですが、肝臓の辺りは画像でわかるのでしょうか。
秋山
肝臓に関しては、造影なしの通常の単純CTスキャンではわかりづらいです。腹部エコーでも、ドップラーを行ってもかなり血流が多い状態でないとわかりづらいということで、基本的には造影のCT検査が診断に必要です(表2)。
山内
なかなか一筋縄では診断は進まないところもあるのですね。
次に予後ですが、まず、仮に放置した場合では、どうなるのでしょうか。
秋山
予後に関する研究データとしては、遺伝子型によって異なっています。タイプ1というエンドグリンの変異によるものでは、診断せずにいた昔のデータと、積極的に診断をするようになり、必要臓器に治療を加えていった近年と比較すると、やはり寿命は伸びており、診断をつけずに放置した場合に予後に影響する可能性があるということです。
タイプ1というのは、肺に動静脈奇形が起こりやすく、奇異性の塞栓症と、喀血も含めて、かなり予後にかかわる疾患を起こします。この検出が患者さんに寿命を全うしていただくのに必要になります。
山内
塞栓が比較的多いと考えてよいのですね。
秋山
そうですね。
山内
その辺りが一番、予後を決める因子と考えてよいのですね。
秋山
あと、脳ですね。脳血管奇形も出血すると命にかかわりますので、それも見つけて治療すれば大丈夫です。
山内
治療に関してですが、いろいろな臓器で出血や血管関連の障害が出現するので、各臓器別にスペシャリストがケア、治療するというかたちになりますね。
秋山
はい、そうなります。
山内
かなり高度な医療機関との連携が必要ですね。
秋山
多くは診断がつかないが、臓器の血管奇形が見つかって治療するということは、今の日本の医療レベルであれば当然できます。オスラー病によって、また別の臓器にも問題があるかもしれないということや、その方のご家族、お子さんやご兄弟にもリスクの可能性があることに気づくことで、より広い範囲でしっかりとした診療ができることになります。
山内
一般の医師にとって、仮にこれを疑ったとして、どこに診断を依頼すればよいのかという面で非常にわかりにくいと思います。慶應義塾大学ではこのような専門窓口を一本化されていると聞いています。その辺りどういったシステムになっているかご紹介願えますか。
秋山
我々の大学では各臓器に血管奇形の専門家がいますので、それぞれの科で診療ができますが、必要なのはオスラー病を疑ったときにリスクのある臓器のスクリーニングをして、それを適切に振り分ける窓口です。疾患に対する患者さんへの説明や、遺伝子検査の説明も含め、中心となる医師の存在が必要だと感じています。我々の施設ではそれが行われていますし、私は日本HHT研究会の代表世話人もしていますので、全国的にそういった窓口から適切な各診療科へ振り分けが可能な設備、体制を整えた病院をピックアップして、ホームページに公表しています。そちらを利用いただくことで、できるかぎり各地方に均一な医療が届くようにしたいと思っています。
山内
やはりオスラー病外来のようなものがあるのですね。
秋山
そうですね。
山内
最後に、オスラー病の方の日常生活なのですが、出血しやすいといったことであれば、例えば運動、その他、制限はかかるものでしょうか。
秋山
肺の動静脈奇形がある方はダイビングを避けたほうがいいというのはありますが、多くの方はまったく普通に生活していただいて大丈夫だと思います。
それからいろいろな毛細血管拡張は、胃粘膜に関しては出血することもあるので内視鏡的処置が必要ですが、基本的に手指や舌の毛細血管拡張の治療は必要ありません。鼻出血はほとんどの方に見られており、治療は必要なのですが、こちらも中程度以下の症状の場合には、自身で対処可能です。重症の方はたいへんだと思いますが、医療機関に繰り返しかかることになります。
山内
どうもありがとうございました。