齊藤
糖尿病の治療の考え方の、昭和から今日に至るまでの変化についてうかがいます。
まず診断あるいは検査についての変化はどうでしょうか。
加来
そもそも糖尿病というのは、インスリン作用不足に基づく高血糖を主体とする代謝疾患ですが、糖尿病の診断というのは、高血糖を捕まえてそれで判定することは変わっていません。
それともう一つ重要なのはHbA1c(ヘモグロビンA1c)の数値ですが、診断基準そのものは2010年頃に新たに確定しました。そのときに、一つはHbA1cの国際基準化をしました。2010年ですから、ちょうど私が主催した第53回日本糖尿病学会年次学術集会においてこれを確定したのですが、それまでのA1c値、JDS値は世界の基準よりも0.4ポイント低く出ていました。ですから、それを国際基準にするために、0.4ポイント足してNGSP値として、糖尿病の診断基準はA1cが6.5%以上に変わりました。これが大きな変化だと思います。
それ以外は、糖負荷試験で空腹時が126以上、食後2時間値が200以上。これは従来変わっていないのですが、この辺りが診断基準として変わったということだと思います。
齊藤
血糖モニタリングが最近は進歩していると聞いていますが、いかがですか。
加来
血糖の測定はめまぐるしく、今も著明に進歩しています。自己血糖測定(SMBG)は、指先を穿刺するので、かなり侵襲的ですが、最近はCGM(持続的血糖測定器)が、持続的に勝手に測ってくれる。例えば腕などに1回装着しておくと、10日ないし2週間ずっと装着したままで、5分ごとくらいに、ものによっては1分ごとに自動的に測定してくれます。
ただし、これは細胞間液のブドウ糖値になります。直接的な血糖値ではないのですが、コンピューターが自動的に補正して、かなり精巧になってきました。ですから、患者さんは随時自分の血糖値を、スマホのアプリで取っておくと、そのデータがスマホに入ってきます。我々医療者も同時にそれが見られるということで、例えば1日4回注射をしているような1型患者さん等、血糖が随時変わるような方には、非常に便利になりました。低血糖のときもアラート機能が付いているので、教えてくれます。血糖の測定自体は見える化といいますか、これがきわめて進んだということになります。
齊藤
治療の目標HbA1cも考え方が変わってきましたか。
加来
2013年、今から12年前になりますが、熊本で第56回日本糖尿病学会年次学術集会を行ったときに「熊本宣言2013」というものを学会として発出しました。血糖コントロール目安として、HbA1cが7%未満を目指しましょうというものです。これも、先ほど申しましたように、新しく国際化されたHbA1cができたので、これで国際的に通用しました。海外も7%といっていましたし、それで整合性が取れます。
この7%というのは、これ以下にすると、高血糖に基づく細小血管障害等はかなり抑制できるという目安です。
ただし、最近は患者さんが高齢化しています。65歳以上の高齢者が、受診患者さんの7割くらいを占めています。それから、だいたい受診患者さんの3分の1は75歳以上です。そうすると、あまり厳格にコントロールするのも問題になる患者さんが出てきます。治療内容によってはもっと緩やかに、高齢者には診断基準を少し緩めにしようという動きも出ています。
齊藤
薬物治療の進歩はいかがでしょうか。
加来
今から約100年前、1921年にインスリンが発見され、翌1922年にはすでに臨床応用が可能になっていました。その当時、欧米では1型の患者さんがかなり多くて、糖尿病は死の病でした。ところが、インスリンの応用によって糖尿病がコントロールできる病気になると、次に問題になったのが慢性の血管合併症でした。血糖コントロールをすれば慢性の合併症も抑制できるかどうかを明らかにするのは、20世紀の大きな課題でしたね。
それで1980年頃から欧米で盛んに前向きの大規模なスタディが行われました。すなわち、きちんと薬物治療を行ってA1cを少しでも良くする群(強化療法群)と少し緩やかにする群(従来療法群)で比較してみると、当初から飲み薬、あるいはインスリンできちんと血糖コントロールするほうが血管合併症の抑制や生命予後にはいいということがわかり、早期介入の重要性が明らかになりました。
それらの大規模介入試験を支えたのが、先ほど1980年頃と言いましたが、そのとき、インスリンが動物インスリンからヒトインスリンに変わりました。すなわち遺伝子工学的にインスリンが作られるようになったのです。それで製剤の供給がきちんとできるようになりました。それまでは動物インスリンですから、かなり供給の制限があったのですが、安定供給が可能になったということから、治療が一気に進んできたのです。
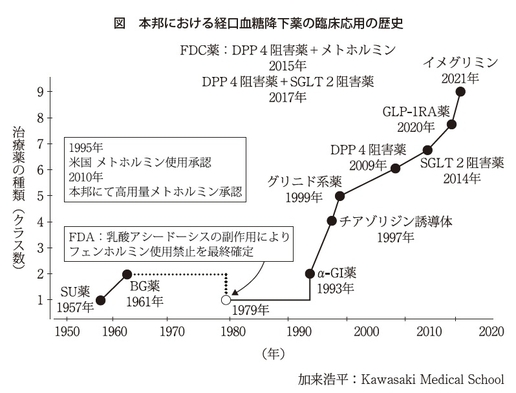
もう一つ薬物の問題ですが、わが国は現在、経口薬が9種類使えます。これは世界で類を見ないくらい多いです。私が医師になって糖尿病を専門にしはじめた頃はSU薬とメトホルミンの2剤しかなかったのですが、1990年以降、α-グルコシダーゼ阻害薬、グリニド薬、チアゾリジン誘導体、それから2009年、大きなエポックメーキングだったDPP4阻害薬、それから2014年にSGLT2阻害薬が出て、2021年には経口のGLP1受容体作動薬、そしてイメグリミン。これで作用機序が異なる9つのクラスの経口薬を使えるようになりました。
先生も経験があると思いますが、SU薬しかほとんど使えない時代というのは低血糖との戦いでした。ところが1990年後半から、低血糖を起こさずに血糖を下げてくれる薬が主流になってきたのが一番大きな違いです。特に2009年に出たDPP-4阻害薬は、1日1回で低血糖を起こさず、比較的、食前も食後もうまく下げてくれる。ですから高齢患者さんに対応しやすい薬です。
それからSGLT2阻害薬は2014年に出ましたが、使うと、死亡率を下げるというエビデンスを出してきました。そして特に心血管イベントあるいは心不全、それから慢性の腎臓病(CKD)を抑制してくれるということで、SGLT2阻害薬は、糖尿病の薬でありながら心不全の適応も取りましたし、慢性腎臓病の適応も取っています。
そのようなことで安心・安全に血糖を下げられる時代になったということだと思います。
齊藤
最近は、インクレチン関連薬のエビデンスも増えていますが、インクレチンになるものはかなり昔からわかっていたのですね。
加来
そうですね。インクレチン自体はわかっていました。GIPあるいはGLP-1ですが、ただインクレチンの製剤化は随分後で、最初にインクレチン薬が出たのはGLP-1受容体作動薬で2010年になります。欧米もほぼ同じ時期ですが、今から15年前ですね。ただその当時は、1日1回注射だったんですが、この5年来は1週間に1回打てばいい注射になりました。また、A1cをすごく下げてくれるだけではなく、体重も減らしてくれる。これで今はかなり広範に使われるようになりましたね。
齊藤
そういったものを駆使しながら、糖尿病の患者さんが積極的に参加するような治療になってきましたか。
加来
やはり今の患者さんはインターネットやSNSで情報を仕入れてくる方も多いですね。患者さん同士のネットワークもあります。情報化社会になり、患者さん自身が主体的に治療に前向きに参入しています。ですから、我々も患者さんに治療方針を説明し、治療薬の内容も説明し、患者さん自身である程度選択してもらう。patient-centered approachという言い方をよくしますけれども、画一的な治療ではなく、患者さんごとに治療法を考える個別化治療が重要視されるようになりました。その際にインフォームドチョイスという言葉もありますが、きちんと情報を与えることによって、患者さんにも薬剤選択に参加してもらう。だんだんそのように変わってきていると思います。
齊藤
そういった中で糖尿病という名前も変えようという動きがあるのですか。
加来
そうですね。糖尿病という病名そのものが尿に糖が出る。これ自体が差別につながる。いわゆるスティグマですが、患者さんがいわれのない不利益を被っているのです。ですから、これを我々は何とか除去しなければいけない。学会、協会、行政を含めて、糖尿病患者さんの社会的な不利益、スティグマを除去する活動を始めています。アドボカシーを始めているところです。
ただ、糖尿病自体は古い病名で、いわゆる診療録から変えることはできないので、通称として、糖尿病を「ダイアベティス」とカタカナの呼び名に変えたらどうかと活動を始めているところです。
齊藤
100年にわたる糖尿病の治療の変遷をお話しいただきありがとうございました。