大西
肥満に対して、いろいろな治療や概念が整備されてきたのは最近のことだと思いますが、その流れを教えていただけますか。
宮崎
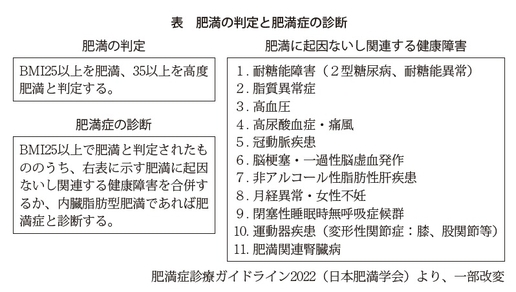
日本は、第二次世界大戦後、非常に食糧不足だったこともあり、肥満の人はいませんでした。1970年代の高度成長期になってから肥満の人が増え始めてきたので、1980(昭和55)年に日本肥満学会が誕生し、肥満について議論していましたが、当時は「肥満は病気か」「肥満をどう扱うべきか」が問題でした。結局、肥満というのは、ただ太っている人というわけではなく、BMI25以上なら肥満とし、肥満によって起こる糖尿病や高血圧、脂質異常症など、様々な病気(健康障害)があれば肥満症という診断基準を2000年に決めました(表)。
大西
肥満と肥満症の定義を明確にしたということですね。
宮崎
そうです。ただ欧米では、日本と違い、いわゆる高度肥満の人が多いので、BMIが30以上だと肥満、35以上になったら治療する等、BMIだけで診断し治療基準を決めていたので、非常に混乱しました。
日本はBMI25という、欧米に比べれば非常に低いレベルで肥満と判定しますが、BMI25以上で肥満と判定し、かつ肥満に関連する健康障害、あるいは内臓脂肪の過剰蓄積があれば肥満症と診断し、減量治療を実施していくという概念を出したのが2000年でした。
大西
肥満症の病態がだいぶわかってきているのではないかと思いますが、その辺りはどうですか。
宮崎
これはメタボリックシンドロームと関連するのですが、日本はBMI 35ぐらいの非常に太った人でも、糖尿病や高血圧でもなく、何も異常がなくてただ太っているだけという人もいたのです。ところが、BMI25を少し超えておなかが出っ張っている人については、糖尿病、高血圧、脂質異常症等が非常に多く出るのです。私もその頃、いろいろな患者さんを診ていましたが、おなかがでっぷりした人、いわゆる腹部肥満の人は糖尿病、高血圧、脂質異常症、高尿酸血症、脂肪肝等の生活習慣症を合併しやすいと実感していました。つまり、肥満症の合併症は太っているから生じるのではなく、基本的には内臓脂肪がその原因だということがわかってきたのです。
ちょうどその頃、脂肪細胞からアディポカインというサイトカイン(脂肪組織由来生理活性物質)が分泌されていることがわかってきました。一番劇的だったのはレプチンです。レプチンが脂肪細胞から分泌されて食欲を抑制することが判明し、決定的に痩せる薬だと考えられましたが、残念ながら、肥満症の人にレプチンを投与しても痩せることはありませんでした。
なぜかというと、肥満者にはインスリン抵抗性と同じようなレプチン抵抗性という病態があるために効果がなかったことがわかり、振り出しに戻ったという経験があります。要するに、内臓脂肪がつくっているアディポカインによって、いろいろな肥満による合併症が起こっているので、日本は内臓脂肪を重要視した肥満症という診断基準を決めたという経緯があります。
大西
腹囲が問題になる場合もありますよね。
宮崎
はい、ちょうどメタボリックシンドロームという言葉が出る直前ぐらいに、「死の四重奏」とか「シンドロームX」とか、いわゆるマルチプルリスクファクターシンドローム(Multiple risk facto syndrome)が提唱されていて、これが内臓脂肪と関連した病態であるとされ、それをベースにして日本のメタボリックシンドローム診断基準が2005年に作られたという流れになります。
大西
日本でも肥満症の人が増えてきているのでしょうか。
宮崎
多いですね。特に男性です。30~40代になるとおなかが出てくる人が多く、肥満の人が非常に増えてきます。つまり内臓脂肪が増えてくるということで、糖尿病や高血圧になり最終的に心筋梗塞、脳梗塞が増えてくるという状況ですね。
大西
治療の現状をうかがいます。よく食事・運動療法をしましょうというのですが、先生は具体的にどのような指導を患者さんにされていますか。
宮崎
肥満症治療薬が出るまでは、食事・運動療法、行動療法しかありませんでした。食事制限や、運動を勧めていました。やはり肥満の人は自分で食事や運動を心がけなければいけないので、行動変容を意識してもらう必要があります。しかし外来で指導していてもなかなか効果は乏しく、通院中はいいのですが、来なくなって、半年ぐらいしてまた来院するとリバウンドしていることが多く、これは限りない繰り返しだと思っていました。
大西
最近の進歩で、薬物療法が非常に大きな効果があるということがわかってきましたが、その辺りの現状を、世界も踏まえて教えていただけますか。
宮崎
肥満症治療薬というのは、要するにエネルギーを取り入れないようにするか、消費するしかないのです。1990年代にマジンドールという食欲抑制薬がありました。これは保険適用がBMI35以上で、3カ月以上の長期処方ができないため、ほとんど実用性がありませんでした。
最近ようやくGLP-1受容体作動薬が出て、これが非常に食欲を抑制して、体重の減少につながるということがわかってきました。体重の減少が非常に大きくて、1~2年でだいたい15%程度体重を減らし、これは肥満症の外科療法の体重減少率とほぼ同じです。それまでは高度肥満には、保険適用された手術療法を実施していましたが、最近はまず内科で治療しようという流れになってきています。
大西
その新しい薬は、使用にあたって適応というのは厳しいのでしょうか。
宮崎
はい。非常にレギュレーションが厳しく、現状では、糖尿病や、高血圧等の専門病院、教育病院でないと処方できないという縛りがあるので、一般のクリニックでは処方できないという状況です。
さらに投与開始までの6カ月間に2カ月に1回食事指導をしっかりと実施したうえで、なおかつ効果がなかった人に初めて処方できることになっています。GLP-1受容体作動薬による治療を患者さんは希望されて来院されますが、「6カ月間、食事指導を受けなければならない」というと、もうそれだけで帰ってしまう人もいます。
大西
一方で、投薬に関して今問題になっていると思うのですがいかがでしょうか。
宮崎
糖尿病薬として使われたときに、美容外科の医師が体重減少だけを謳って検査もせずに使っているケースが見られました。何か一つ間違えれば低血糖や胃腸障害などの重大な障害を起こしますので、やはり内分泌あるいは代謝に精通した医師に使っていただくべきと考えています。
大西
専門知識のある医師がきちんと検査をしながら処方することに関しては、許可されていると考えてよいですね。
宮崎
そうですね。あくまでも教育病院、専門病院だけとなります。
大西
なかなかたいへんですね。
宮崎
私も専門病院とクリニックで診療していますが、クリニックでは処方できないですね。
大西
海外ですと、もっと盛んに使われているように思います。
宮崎
欧米ではとにかく桁違いに売れていて、肥満症の治療薬をつくっている会社の株式総額がヨーロッパで一番になるほど売れているようです。
大西
その薬もさらに新しいものも出てきていると聞いています。
宮崎
はい。GLP-1だけでなく、GIP受容体にも作用する薬がありまして、こちらのほうがさらに効果が強いとされています。今後も、グルカゴン受容体にまで作用するという、デュアルからトリプルに作用する治療薬など、どんどん新しい薬が出てきているのが現状です。いかに世界で肥満あるいは肥満症が大きな健康問題になっているかを表していると思います。
大西
一方で、今の話と真逆になりますが、日本の若い女性は非常に痩せ願望が強く、肥満学会がアラームを出されたと思いますが、その辺りいかがでしょうか。
宮崎
肥満学会は痩せに関しても取り組みを開始しています。若い女性は本当に痩せた方が多い。これが今問題になっているのは、ご本人が骨粗しょう症や無月経等になられるのももちろんのことですが、DOHaD説というのがあり、お母さんが低栄養ですから、同じように胎児は低栄養の状態で遺伝的にすり込まれて生まれてきます。その子たちは、生まれてきた途端に、食べるものがたくさんあるので、成人になると太ってくる、肥満になる、あるいは糖尿病になることがわかっています。ですから、痩せたお母さんが産む子どもがメタボリックシンドロームや肥満、糖尿病になることになります。そういうことを考えると、やはり肥満学会も考えなければいけないとなるのは無理もないことだと思います。このたび「女性の低体重/低栄養症候群: FUS(Female Underweight/Undernutrition Syndrome)」と名づけてワーキンググループを立ち上げました。
大西
そういうことで、注意喚起を出されたのですね。
宮崎
はい。
大西
貴重なお話をありがとうございました。